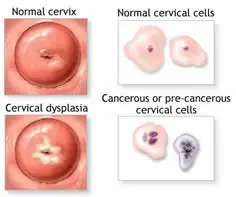
L'HPV è un virus trasmesso per via sessuale, potenzialmente in grado di sviluppare a livello genitale condilomi (alterazioni benigne) e displasie (alterazioni potenzialmente maligne).
Condilomi
I condilomi sono lesioni benigne delle mucose, che possono essere singole o multiple, piane o in rilievo.
Condilomi in rilievo
I condilomi in rilievo (detti anche condilomi esofitici o floridi) sono presenti nell'1% della popolazione sessualmente attiva, sono causati da tipi di HPV a basso rischio di malignità e sono tipici delle zone esterne (vulva, vagina, cervice uterina, ano, perineo, orifizio uretrale e pene) più soggette a frizione e microtraumi durante i rapporti.
A livello vulvare le lesioni appaiono prima sulla forchetta e sulla parte posteriore del vestibolo.
Sono visibili ad occhio nudo e, in base alla loro localizzazione possono avere un aspetto biancastro o colorato. I condilomi più giovani infatti hanno una colorazione rosea, che diventa sempre più bianca col tempo. Guariscono spontaneamente nel 30% dei casi.
La sintomatologia è assente nella metà delle donne. Nell'altra metà può presentarsi prurito, bruciore e dolore.
I condilomi in rilievo si distinguono in:
- condilomi papillomatosi (la base di impianto è larga quanto la lesione e sono presenti soprattutto nelle mucose prive di peli),
- condilomi papulari (hanno scarso rilievo, larga base d'impianto, più frequente sulle aree cutanee, sono spesso multipli e possono unirsi formando un'unica grossa lesione),
- condilomi acuminati (a forma di cavolfiore, possono raggiungere dimensioni di 4/5 cm, possono sanguinare e dare prurito e bruciore, la base di impianto è stretta, presenti in particolare nelle zone cutanee con peli).
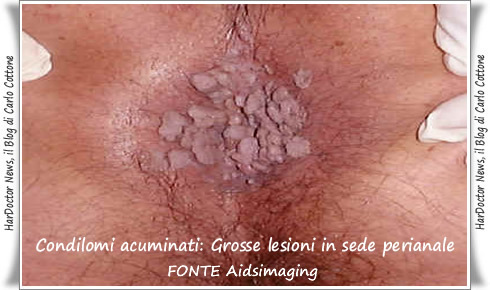
Condilomi perianali acuminati
Convenzioni per i soci
Dfferenza tra condilomi e papille fisiologiche
I condilomi in rilievo somigliano molto alle papille fisiologiche (che non hanno assolutamente nulla di patologico) e purtroppo capita molto spesso che queste papille vengano diagnosticate come condilomi e trattate come tali.
Le differenze tra i due tipi di formazioni sono molte.
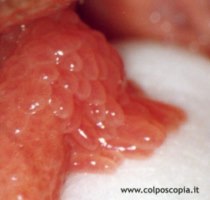 La papilla fisiologica è soffice e flessibile, le sue cellule non presentano l'aspetto coilocitico tipico delle cellule infettate da HPV (cioè con nucleo molto colorato e grosso, spesso doppio e alone attorno al nucleo), sono simmetriche, disposte in fila ordinata e di dimensioni uguali, hanno un aspetto vellutato, hanno lo stesso colore del tessuto in cui nascono.
La papilla fisiologica è soffice e flessibile, le sue cellule non presentano l'aspetto coilocitico tipico delle cellule infettate da HPV (cioè con nucleo molto colorato e grosso, spesso doppio e alone attorno al nucleo), sono simmetriche, disposte in fila ordinata e di dimensioni uguali, hanno un aspetto vellutato, hanno lo stesso colore del tessuto in cui nascono.
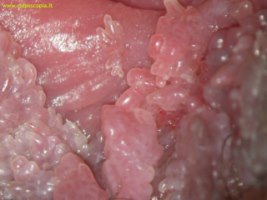 I condilomi invece sono ruvidi, le loro cellule sono coilocitiche, sono asimmetrici, hanno dimensioni diverse tra loro, si dispongono in maniera disordinata, si ramificano e assumono aspetto bianco-opaco.
I condilomi invece sono ruvidi, le loro cellule sono coilocitiche, sono asimmetrici, hanno dimensioni diverse tra loro, si dispongono in maniera disordinata, si ramificano e assumono aspetto bianco-opaco.
La biopsia delle papille fisiologiche dovrebbe essere riservata ai soli casi dubbi per evitare la formazione di tessuto cicatriziale atrofico.
Condilomi piani
I condilomi piani (detti anche condilomi piatti) sono ubiquitari, ma tipici soprattutto delle zone più interne come la cervice uterina e sono spesso provocati di tipi di HPV a rischio tumorale maggiore.
Talvolta, in seguito a determinati fattori scatenanti, il condiloma piatto provocato da HPV ad alto rischio si può trasformare in displasia che può evolvere fino al carcinoma in situ o al carcinoma invasivo.
Displasie
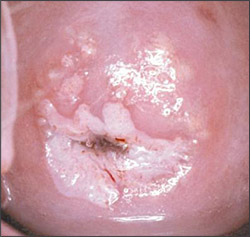 La displasia è un'alterazione del tessuto, che può trasformarsi in carcinoma (tumore maligno).
La displasia è un'alterazione del tessuto, che può trasformarsi in carcinoma (tumore maligno).
Si forma prevalentemente sulla mucosa di zone interne come la cervice uterina, la vagina, il retto e l'uretra). La displasia da HPV è provocata da virus ad alto rischio. Le donne infettate da questo tipo di virus sono comunque una minoranza rispetto a quelle infettate da virus a basso rischio e tra queste solo una piccola percentuale sviluppa displasia. Infatti la displasia, al contrario del carcinoma, può regredire e guarire.
Sulla totalità di donne che contraggono l'HPV solo l'1% sviluppa un carcinoma.
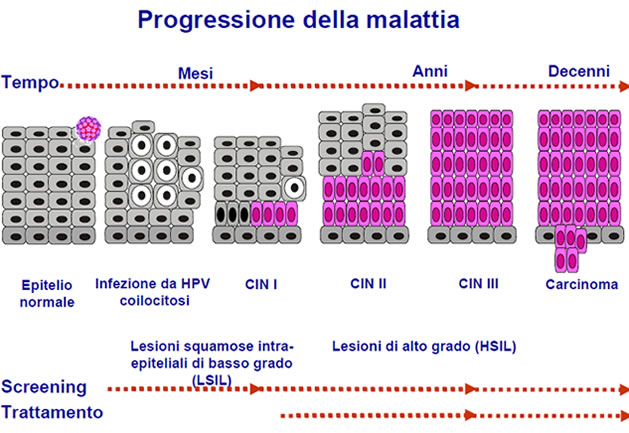
Le displasie (chiamate anche neoplasie nei referti del Pap test) assumono un nome diverso in base alla zona in cui crescono.
Possiamo quindi distinguere: la neoplasia intraepiteliale cervicale (CIN), la neoplasia intraepiteliale vulvare (VIN), la neoplasia intraepiteliale vaginale (VaIN), la neoplasia intraepiteliale del pene (PIN), la neoplasia intraepiteliale anale (AIN).
Nel 1977 è stata proposta una distinzione delle displasie CIN in 3 stadi (tuttora utilizzata in molti laboratori analisi):
- lieve (interessa 1/3 dello strato di mucosa)
- moderato (2/3 della mucosa)
- grave (tutto l'epitelio, comprende anche il carcinoma in situ, cioè il tumore maligno che coinvolge l'intero strato epiteliale, ma senza invadere le strutture vicine).
Successivamente (1988-90) le displasie sono state raggruppate nei 2 grandi gruppi attualmente più utilizzati:
- le lesioni intraelipeliali squamose di basso grado (Low SIL, che comprendono tutte i condilomi benigni ed il CIN 1)
- le lesioni intraepiteliali squamose di alto grado (High SIL, che comprendono CIN 2, CIN 3 e il carcinoma in situ -CIS).
La displasia può impiegare anche 7 anni per evolvere in carcinoma in situ e questo a sua volta può impiegare dai 7 ai 12 anni per diventare invasivo (cioè dare metastasi e coinvolgere linfonodi), sebbene ci sia qualche rarissimo caso di evoluzione estremamente rapida.
Meno frequenti le displasie a livello urinario (4-8%), che possono interessare l'uretra e più raramente la vescica dando uretriti e cistiti croniche resistenti agli antibiotici in quanto questi non sono efficaci sui virus, ma solo sui batteri.
- Scritto da Rosanna Piancone
- - Cistite.info APS Onlus
L'HPV è un virus trasmesso per via sessuale, potenzialmente in grado di sviluppare a livello genitale alterazioni benigne (condilomi e displasie) e maligne (carcinomi).
Le terapie del'infezione da HPV sono solo sintomatiche: possono cioè eliminare queste alterazioni, ma non sono in grado di eliminare il virus che le ha provocate.
Fortunatamente la malattia ha un'elevata probabilità di regressione/guarigione spontanea e in tutte i casi di alterazione lieve (LSIL) non sarebbe necessaria alcuna terapia. Tuttavia l’allarmismo altamente interessato che si è fatto e si continua a fare attorno all’HPV ha portato ad un abuso diagnostico e terapeutico ingiustificato e controproducente.
Approfondimento: Allarmismo ingiustificato verso l’HPV
Il problema principale delle terapie per l’HPV sono le recidive provocate da un abbassamento delle difese immunitarie o dal fenomeno di Koebner.
Il fenomeno di Koebner consiste nell'attivazione del virus latente da parte dello stesso trattamento. Il virus dell'HPV infatti resta innocuo finché resta latente nei nuclei delle cellule basali. Solo quando queste si rompono il virus esce, viene riconosciuto ed attaccato dal sistema immunitario e come risposta difensiva diventa aggressivo invadendo anche i tessuti vicini. La biopsia ed i trattamenti possono quindi modificare una situazione di equilibrio precedente e favorire la crescita delle lesioni da HPV. Per tale motivo
“In assenza di manifestazione produttiva della malattia, il rinvenimento di HPV-DNA non deve cambiare il menagement (la gestione nda) della paziente se non in termini di follow up (controllo nda) (...) evitare inutili terapie, che possono essere causa di alterazioni dell'equilibrio anatomico, fisiologico e funzionale dell'ambiente vulvare, con conseguente ipo-lubrificazione, secchezza, dispareunia, vulvodinia, allodinia ed altre alterazioni.” (Anglana et al “Trattato di patologia vulvare” see Firenze)
A queste complicanze bisogna aggiungerne altre: infezioni, restringimenti cicatriziali, perdita dell'elasticità delle mucose, ipersensibilità delle mucose vulvari, dolore neuropatico genitale, vulvodinia, fenomeno di Koebner.
Per evitare il fenomeno di Koebner è altamente consigliabile intervenire solo laddove indispensabile e con trattamenti il meno demolitivi possibile.
I condilomi esterni possono essere trattati con farmaci immunostimolanti (scelta da preferire) sintetici o naturali e solo in seconda battuta con i farmaci caustici/citotossici o con la chirurgia.
Per le displasie e i condilomi interni l'unica possibilità di trattamento è quella chirigica, ma è consigliabile solo in caso di lesioni gravi o dubbie di HSIL o in caso di carcinoma.
Convenzioni per i soci
Chirurgia
Le tecniche chirurgiche sono molteplici, come molteplici sono le possibili complicanze.
- Diatermocoagulazione (DTC) - E' una specie di bisturi che brucia e coagula contemporaneamente. E' una tecnica altamente invasiva e distruttiva, ritenuta ormai obsoleta per gli elevati danni tissutali che provoca. Veniva utilizzata per eliminare i condilomi esterni.
- Leep - (ansa diatermica, ovvero una specie di bisturi a forma di cappio). E' meno invasiva e più precisa, inattuabile su lesioni estese, prevede estrema manualità, esperienza e controllo da parte del chirurgo. Viene utilizzata sia su condilomi esterni che sulla cervice.
- Crioterapia - con un tampone imbevuto di azoto/nitrogeno liquido si congelano i vasi sanguigni che alimentano il condiloma esterno, che così muore e si stacca; non necessita di anestesia e non crea sanguinamento, limita i rischi postoperatori, ma non è applicabile a lesioni estese ed è poco pratica per la paziente obbligata a molte sedute.
- Laser a CO2 - utilizzata soprattutto per le lesioni vulvari, determina la morte delle cellule colpite dal laser e con esse la morte del virus contenuto, è meno traumatica e riduce (ma non annulla) le complicanze post chirurgiche quali diminuzione dell'elasticità del tessuto trattato, dispareunia, secchezza vaginale, vulvodinia. Nonostante che dovrebbe essere il trattamento chirurgico di prima scelta, in realtà è poco usato perchè costoso e perchè richiede lunghi tempi di addestramento del chirurgo. Se necessario intervenire sui condilomi è consigliabile un ginecologo che utilizzi questa tecnica
- Asportazione chirurgica a lama fredda - molto invasiva e altamente a rischio di complicanze post operatorie, è utilizzata per i condilomi giganti esterni e per i casi di pronto intervento.
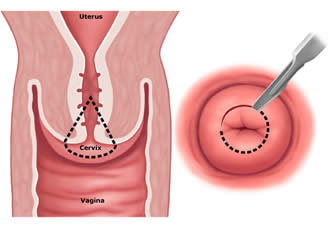 Conizzazione - In caso di carcinoma o di gravi displasie HSIL dubbie della cervice la terapia più utilizzata è la conizzazione, che consiste nell'asportazione chirurgica di una parte a forma di cono del collo dell'utero.
Conizzazione - In caso di carcinoma o di gravi displasie HSIL dubbie della cervice la terapia più utilizzata è la conizzazione, che consiste nell'asportazione chirurgica di una parte a forma di cono del collo dell'utero.
Viene utilizzata sia per effettuare biopsie, sia per eradicare il tumore se questo è abbastanza piccolo da essere compreso totalmente nel cono asportato.
Può essere effettuata con bisturi a lama fredda (è il bisturi tradizionale, prevede la chiusura con punti di sutura ed alti rischi di emorragie), LEEP (riduce i tempi dell'intervento, il rischio di emorragia e di complicanze, ma può rovinare il campione prelevato rendendolo difficilmente analizzabile), laser (rapido e preciso, riduce i rischi operatori, le complicanze, i tempi di intervento e di recupero), DTC (più invasiva e rischiosa nel post operatorio, ma molto utilizzata per i costi molto contenuti!).
Le complicanze maggiori (precoci o tardive) dovute alla conizzazione sono: infezioni, restringimenti cicatriziali, perdita dell'elasticità delle mucose, maggior rischio di aborti e parti prematuri nelle gravidanze successive all'intervento.- Isterectomia - In caso di carcinoma invasivo si procede all’asportazione dell’utero e se necessario anche degli annessi (ovaie, tube).
Testimonianze
Nel novembre 2011 ho 25 anni e mi arriva a casa la lettera di invito per fare il pap test gratuito dalla mia regione. Visto che l'ultimo pap test l'avevo fatto nel 2009 ed il giorno e l'ora mi andavano benissimo, ho accettato. Risultato: LESIONE SQUAMOSA INTRAEPITELIALE DI BASSO LIVELLO (CIN 1 o L-SIL 1). Quando mi sono ripresentata in consultorio per avere delle spiegazioni mi hanno liquidata dicendomi che mi avevano già preso (per fine gennaio) l'appuntamento per una colposcopia e che mi avrebbero seguito loro gratuitamente.
Non contenta del trattamento sono andata privatamente dal mio ginecologo. Dalla colposcopia risultava una lesione al collo dell'utero e condilomatosi a livello vulvare (e le vedevo pure io!) e nel canale vaginale. Mi ha consigliato di togliere tutto con la DTC perché più efficace di altri metodi.
Allora cominciano le sedute (4): punturine di anestesia nella regione vulvare e nel canale vaginale (parecchio dolorose ed io contratta a più non posso) e rimozione poi della condilomatosi con una specie di bisturi che manda una corrente ad alta frequenza (che odore di pelle di gallina bruciata! ). Non ho avuto perdite di sangue dopo perché, questo metodo, garantisce l'immediata cicatrizzazione creando una specie di crosticina nerastra. Per la rimozione della lesione al collo dell'utero non mi ha fatto l'anestesia perché è una zona dove ci sono pochissime terminazioni nerovose (infatti ho sentito ZERO dolore se non l'utero contrarsi ), ma i tempi di ciatrizzazione sono stati più lunghi perché l'ambiente è più umido (infatti mi sono aiutata con degli ovuli cicatrizzanti).
Dopo le sedute applicavo un tampone vaginale imbevuto di Aureomicina per qualche giorno (faceva male ad inserirlo).
Il post operatorio si è risolto meravigliosamente, ma, da maggio, dopo l'ultima operazione, guarda caso, dopo anni di benessere, le cisiti sono ritornate, con frequenza sempre più ravvicinata (ogni mese) ed inoltre sento la forchetta vaginale più sensibile, una leggera contrattura ed una sesazione generale di intorpidimento della vulva. Non è un quadro grave, ma io sono CONVINTA che tutto questo non ci sarebbe se non avrei fatto la DTC!
Non mi soffermo sui soldi spesi perché preferisco non ricordare...!!!
(Paola86 15 dic 2012 Cistite.info)
Leggi altre testimonianze sulla DTC (diatermocoagulazione)
Farmaci caustici/citotossici
Sono sostanze che bruciano il tessuto e vengono utilizzate per eliminare i condilomi esterni, tramite applicazioni locali. Le sostanze più utilizzate sono:
- Podofillina: resina molto tossica e poco efficace (20-40% di efficacia), è oggi quasi abbandonata e sostituita dalla podofillotossina
- Podofillotossina: più efficace (50-70% di efficacia) e meno tossica, può essere applicata dalla stessa paziente
- 5fluorouracile: crema chemioterapica con effetto antivirale, poco maneggevole perchè molto tossica ed irritante per le mucose e non tutela dalle recidive, pertanto viene sempre meno utilizzato
- Acido tricloroacetico: corrosivo ed ulcerativo, viene applicato solo dal personale sanitario su lesioni di piccole dimensioni ad intervalli settimanali.
Ai farmaci caustici, visti i numerosi effetti collaterali, sono preferibili trattamenti meno aggressivi, come le terapie immunomodulanti.
Convenzioni per i soci
Terapie immunomodulanti
Il problema principale delle terapie delle lesioni da HPV sono le recidive. Queste avvengono per due motivi principali: le basse difese immunitarie del portatore e il fenomeno di Koebner (l'attivazione del virus latente da parte dello stesso trattamento). Per ovviare a questo problema è consigliabile utilizzare come prima scelta prodotti che vanno a stimolare la risposta immunitaria:
- Imiquimod al 5%: è una crema che aumenta la produzione di interferone e citochine (elementi immunizzanti), da applicare localmente dal paziente stesso. Ha dimostrato notevole successo anche come prevenzione delle recidive. I dati sull'efficacia a lungo termine sono assenti essendo un farmaco in commercio solo dal 2000). Viene applicato localmente a livello vulvare e perineale, mentre è sconsigliato a livello cervico-vaginale o in gravidanza poiché piuttosto aggressivo (nel 40% delle pazienti provoca eritemi ed escoriazioni vulvo/perineali). Le remissioni sono comprese tra il 65 e il 75% delle pazienti trattate e ciò lo rende il farmaco d'elezione, nonostante il costo. Viene applicato 3 volte a settimana per un massimo di 16 settimane. I primi benefici si vedono dopo 5/6 settimane di trattamento.
- Interferone alfa e beta: antivirali e immunostimolanti, utilizzati sia per uso locale, che endovenoso ed intramuscolare, a causa del costo elevato, degli elevati effetti collaterali e della poca maneggevolezza, vengono usato sempre meno.
- Cidofovir (nucleotide fosfonato aciciclico): è un farmaco antivirale usato per via endovenosa con somministrazioni ogni 1-2 settimane. E' efficace, ma ha costi elevatissimi (1000 euro a scatola!!), infatti viene concesso dal sistema sanitario nazionale solo in casi eccezionali. La formulazione in basse concentrazioni (1%) viene invece concessa e somministrata dal medico a livello locale vaginale e anale.
- MSP (metisoprinolo): farmaco antivirale ed immunostimolante.
- Carbossilmetil-beta-glucano/argento micronizzato: oltre all'azione immunitaria ha azione cicatrizzante ed antivirale.
- HspE7: è un farmaco in fase di sviluppo per curare la displasia e molte altre alterazioni provocate dall'hpv. E' una proteina in grado di attivare il sistema immunitario contro l'hpv anche a contagio già avvenuto e con malattia già manifestata, funzionando sia da vaccino preventivo, sia da terapia curativa.
Testimonianze
"Volevo però portare la mia testimonianza sulle cure per l'HPV, che mi è stato diagnosticato quando avevo 19 anni (1991), dal ginecologo del consultorio del mio quartiere.
Avevo molti disturbi vaginali, e non si era capito fossero dipesi da quello, quindi mi erano stati fatti fare accertamenti che avevano evidenziato una infezione invasiva, molto estesa.
Sono originaria di Roma, anche se ora vivo a Milano, e al Policlinico Gemelli ho incontrato uno dei ginecologi peggiori che la storia umana possa ricordare.
Ricordo che stava facendomi una colposcopia e ad un tratto ha chiamato una collega "Giovanna, vieni a vedere qui. Mamma mia che invasione. Fai una foto!" e a me "Lei è sicura di non essere sieropositiva, perché un'infezione così estesa, di solito, viene alle immunodepresse".
Avevo 19 anni, ero giovane e impaurita ma mi ricordo di averlo fatto NERO. Sono uscita dal Gemelli con la prescrizione di "bruciature laser".
Il gine del consultorio si è opposto da subito, dicendo che quella non era di certo la cura, ma al limite il modo per far andare via "momentaneamente" le lesioni, che però, se il virus è presente, si sarebbero potute comunque ripresentare. E poi mi disse che su un utero intatto non si interviene con la motosega (ha usato proprio questo termine, non me lo dimenticherò mai) , perché l'utero non sta lì tanto per, ma serve per le gravidanze e se "hai già subito un trauma tanto grande e così esteso, il mio timore è per le tue gravidanze future".
Morale: sono stata curata ad iniezioni di immunostimolatori, ed il mio corpo ha reagito debellando il virus, tanto che, anche a distanza di anni, non si è più ripresentata nessuna manifestazione ed anche di recente, con la seconda gravidanza, ricercando il DNA nel sangue, risulta non essere presente.
Spero che il mio racconto sia utile alle altre"
(Thea 19 febbraio 2014 Cistite.info)
Cure e rimedi naturali
La migliore strategia per contrastare naturalmente o prevenire l'infezione da HPV è il rinforzo delle difese immunitarie e l'eliminazione dei fattori di rischio
Per rinforzare il sistema immunitario sistemico esistono sostanze naturali da assumere per bocca con proprietà antivirali, immunostimolanti ed antiossidanti. Queste sono: lattoferrina, vitamina C, echinacea, uncaria, zinco, fermenti lattici, camu camu, fungo di maitakè, shiitake, thuya occidentalis, miscele naturali contenenti diverse sostanze naturali (bitter melon, clavillia, mullaca, jergon sacha, carqueja, amargo, chanca piedra, mutamba, anamu, sarsaparilla,fedegoso,samanbaia, macela).
Esistono poi rimedi naturali molto efficaci per rinforzare le difese vaginali in modo da agire direttamente nella sede dell'infezione: yogurt, fermenti lattici, lattoferrina, vitamina C, antiossidanti, miele, aloe, acidificanti, ecc.
Per eliminare i fattori di rischio sarà sufficiente seguire i seguenti consigli:
- utilizzare il preservativo durante i rapporti
- evitare i microtraumi da rapporto utilizzando un lubrificante non irritante
- evitare la contraccezione ormonale
- evitare il fumo di sigaretta e l'abuso di alcool
- seguire una dieta equilibrata ricca di acido folico, vitamine e antiossidanti
- curare le infezioni vaginali con cure naturali non aggressive.
Un discorso a parte merita il vaccino contro l'HPV. E' davvero utile e è solo frutto di una grossa speculazione commerciale?
Approfondimento: Il vaccino contro l'HPV
- Scritto da Rosanna Piancone
- - Cistite.info APS Onlus
Cos'è?
L'HPV è un virus trasmesso per via sessuale, potenzialmente in grado di sviluppare a livello genitale alterazioni benigne (condilomi) e maligne (carcinomi).
Il vaccino dovrebbe preservare dal contagio con questo virus impedendo quindi lo sviluppo dei condilomi o dei carcinomi.
Esistono 2 tipi di vaccino differenti.
Un tipo (Gardasil della Merck e Silgard) agisce contro gli HPV 6 e 11 (responsabili del 90% dei condilomi innocui) e contro gli HPV 16 e 18 (i due tipi più pericolosi di HPV, responsabili del 70% dei tumori maligni della cervice). L'altro tipo di vaccino (Cervarix della Glaxo SK) agisce contro i tipi di HPV 16 e 18 e, in maniera minore, anche sui tipi 31 e 45 ai quali si attribuisce un altro 10% di tumori della cervice; inoltre sembra avere una maggior durata immunizzante.
Il vaccino viene somministrato in 3 dosi distanziate, in un arco di tempo di 6 mesi. L'immunizzazione dura 5 anni e, poiché è un vaccino relativamente nuovo, la necessità di richiami successivi non è ancora stata stabilita.
A chi viene somministrato?
 Il vaccino contro l'HPV è efficace se viene somministrato alle ragazze prima del contatto col virus e quindi viene "offerto" gratuitamente al dodicesimo anno di età, prima cioè che la ragazza abbia rapporti sessuali.
Il vaccino contro l'HPV è efficace se viene somministrato alle ragazze prima del contatto col virus e quindi viene "offerto" gratuitamente al dodicesimo anno di età, prima cioè che la ragazza abbia rapporti sessuali.
Perchè il Ministero della salute ha deciso di non vaccinare il ragazzo ma solo la ragazza? La scusa ufficiale è quella che, poiché il mezzo di trasmissione principale è il rapporto sessuale, è sufficiente vaccinare un solo genere e visto che la donna ha un maggior rischio rispetto all'uomo di sviluppare carcinoma genitale, è preferibile vaccinare solo lei. Ma il dubbio resta: se il vaccino è realmente efficace anche la vaccinazione dei soli ragazzi dovrebbe salvaguardare le donne dall'infezione. Quindi perché non vaccinare solo il maschio?
Convenzioni per i soci
Aspetti negativi
Diversi sono gli aspetti contestabili a questo tipo di vaccino:
- la scarsa durata di immunizzazione (4-5 anni),
- l'inutilità in caso di contagio già avvenuto,
- l'impossibilità di sapere se la donna ha già contratto il virus senza tipizzazione (che non viene mai effettuata prima di somministrare il vaccino),
- gli insufficienti dati sugli effetti collaterali di questi vaccini a lungo termine,
- la possibilità che la tranquillità data dal vaccino potrebbe far ridurre l'uso del profilattico aumentando il contagio con altre malattie sessualmente trasmesse (HIV, epatiti, sifilide, ecc) molto più pericolose.
In un video recentemente pubblicato il Prof. Di Bella sostiene che il vaccino può addirittura scatenare ed attivare il cancro uterino da HPV.
Speculazione commerciale?
Il dubbio sorge spontaneo visto che:
- il vaccino non è privo di effetti collaterali (sono state clinicamente osservate associazioni tra vaccino e sindrome di Behcet, malattia di Reynaud e diabete di tipo 1 e le numerose denunce fatte dall'opinione pubblica testimoniano altri eventi avversi non ancora ufficializzati);
- il vaccino non copre totalmente il rischio (il 30% dei carcinomi della cervice é immune al vaccino, pertanto il rischio, seppur limitato, permane e bisognerà comunque sottoporsi a Pap-test regolarmente);
- il 70% delle infezioni da HPV guarisce spontaneamente;
- il carcinoma della cervice è una complicanza rara dell'infezione e coinvolge solo l'1% di tutte le donne che contraggono l'HPV;
- il tumore del corpo dell’utero è uno dei tumori femminili con la più alta probabilità di sopravvivenza (75% di sopravvivenza relativa a 5 anni dalla diagnosi) per via della lentezza con la quale si sviluppa;
Alcuni dati.
Le ragazze dodicenni vaccinabili in Italia sono 279.517 (dati ISTAT 2017). Visto che il vaccino costa 188,15 euro a dose, per un totale di 564,45 euro per le tre somministrazioni previste per ogni adolescente, la spesa totale è di circa 158 MILIONI di euro annuali (!!), che escono dalla casse dei contribuenti ed entrano direttamente in quelle delle multinazionali farmaceutiche.
Piuttosto che investire questo denaro pubblico nella prevenzione di un tumore che è al quinto posto tra le cause di morte femminile, non varrebbe la pena di convogliare questa spesa nella ricerca per le patologie cardio-vascolari (prima causa di morte femminile in Italia) e nella prevenzione primaria tramite campagne di educazione sanitaria che sottolineino l’importanza di un sano stile di vita e di una sana alimentazione? Il vero motivo per cui non lo si fa è che l'educazione sanitaria non porta denaro nelle casse delle multinazionali e dei corrotti coinvolti. C’è molto più interesse nello spingere il vaccino e alimentare la fiamma dell’allarmismo sull’HPV.
Approfondimento: Tanto allarmismo sull'HPV
"MI SONO RICORDATA COME SI CHIAMA LA MEDICINA!!!!
Il mio gine dell'epoca mi curò con uno stimolatore delle difese immunitarie, che si iniettava sottocute, e si chiamava "Sintomodulina".
A distanza di un paio di anni dalla mia cura, l'agenzia del farmaco italiana decise di ritirarlo dal commercio perché (dicevano) non era conveniente continuare a produrlo e commercializzarlo. Ho poi scoperto che le case farmaceutiche hanno deciso di ritirarlo perché dovevano mettere in commercio il vaccino...
Io ricordo che lo dovevo comperare e costava tantissimo, e mi ha curata eccome."
(Thea 12 mar 2014 Cistite.info)
Bibliografia
- http://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD009069.pub3/full
- https://doi.org/10.1136/bmjebm-2018-111012
- https://www.cochrane.org/news/cochranes-editor-chief-responds-bmj-ebm-article-criticizing-hpv-review
- https://ebm.bmj.com/content/early/2018/07/27/bmjebm-2018-111012.responses#the-cochrane-hpv-vaccine-review-was-incomplete-and-ignored-important-evidence-of-bias-response-to-the-cochrane-editors
- Cancer Research UK, Cervical Cancer (C53): 1993-2015, European Age-Standardized Incidence Rates per 100,000 Population, Females, UK Accessed 08 [ 2018 ].
- AIHW [2]. 13. AIHW 2017. Cancer in Australia 2017. Cancer series no. 101. Cat. No. CAN 100. Canberra: AIHW.
- NORDCAN, Association of the Nordic Cancer Registries 3.1.2018
- Bo T Hansen, Suzanne Campbell, Mari Nygård Long-term incidence of HPVrelated cancers, and cases preventableby HPV vaccination: a registry-based study in Norway BMJ Open 2018; 8: e019005
- Table 5.1 Cancer of the Cervix Uteri (Invasive) Trends in SEER Incidence and US Mortality SEER Cancer Statistics Review 1975-2012
- A Castanona, P Sasienia Is the recent increase in cervical cancer in women aged 20-24 years in England a cause for concern? Preventive Medicine 107 (2018) 21-28
- Nationellt Kvalitetsregister für Cervix cancer prevention (NKCx)
- Engholm G, Ferlay J, Christensen N, Hansen HL, Hertzum-Larsen R, Johannesen TB, Kejs AMT, Khan S, Olafsdottir E, Petersen T, Schmidt LKH, Virtanen A and Storm HH: Cancer Incidence, Mortality, Prevalence and Survival in the Nordic Countries, Version 8.1 (28.06.2018). Association of the Nordic Cancer Registries. Danish Cancer Society. 30/09/2018
- Engholm G, Ferlay J, Christensen N, Hansen HL, Hertzum-Larsen R, Johannesen TB, Kejs AMT, Khan S, Olafsdottir E, Petersen T, Schmidt LKH, Virtanen A and Storm HH: Cancer Incidence, Mortality, Prevalence and Survival in the Nordic Countries, Version 8.1 (28.06.2018). Association of the Nordic Cancer Registries. Danish Cancer Society. Available from http://www.ancr.nu, accessed is 1 / 10 / 2018
- SEER 9 National Center for Health Statistics, CDC
- Francim, HCL, Public Health France, INCa. Projections of Cancer Incidence and Mortality in Metropolitan France in 2017 – Solid Tumors [Internet]. Saint-Maurice: Public health France [updated 02/01/2018; viewed on the 09/05/2018
- Gardasil, alert, imminent risk of mandatory vaccination against HPV unnecessary, and sometimes dangerous , for girls and boys.
- http://docteur.nicoledelepine.fr/attention-le-gardasil-nouveau-arrive-cet-automne/
- http://maveritesur.com/gerard-delepine/gardasil-nos-arguments-contre-le-vaccin-reaffirmes/927 25 09 2014
- http://maveritesur.com/andree-delepine/cancer-du-col-le-vaccin-gardasil-prochain-scandale-sanitaire/760 4 mars 2014
- https://www.agoravox.fr/tribune-libre/article/vaccin-gardasil-augmente-t-il-le-204313
- https://www.agoravox.fr/tribune-libre/article/fake-news-a-propos-du-cancer-anal-204663
- https://www.agoravox.fr/tribune-libre/article/gardasil-alerte-risque-imminent-d-206314#_ftnref10
- R. Gava, E.Serravalle "Vaccinare contro il papillomavirus? Quello che dobbiamo sapere prima di decidere", Salus Infirmorum; 3° edizione (30 settembre 2016).
- Scritto da Rosanna Piancone
- - Cistite.info APS Onlus
L'HPV è un virus trasmesso per via sessuale, potenzialmente in grado di sviluppare a livello genitale alterazioni benigne (condilomi) e maligne (carcinomi).
Attorno a questa infezione, che rientra tra le malattie sessualmente trasmesse, si è creato un allarmismo esagerato, probabilmente per interessi commerciali più che per reali rischi per la vita.
Il vaccino è davvero utile?
 E' indubbio infatti che la creazione del nuovo vaccino anti HPV e la sua somministrazione alle le giovani adolescenti della popolazione mondiale stia portando non pochi introiti nelle casse dei due colossi farmaceutici produttori. Le ragazze dodicenni vaccinabili in Italia sono 279.517 (dati ISTAT 2017) e il vaccino costa 188,15 euro a dose, per un totale di 564,45 euro per le tre somministrazioni previste per ogni adolescente, per una spesa totale di € 157.773.370,65 annuali, che escono dalla casse dei contribuenti ed entrano direttamente in quelle delle 2 multinazionali farmaceutiche.
E' indubbio infatti che la creazione del nuovo vaccino anti HPV e la sua somministrazione alle le giovani adolescenti della popolazione mondiale stia portando non pochi introiti nelle casse dei due colossi farmaceutici produttori. Le ragazze dodicenni vaccinabili in Italia sono 279.517 (dati ISTAT 2017) e il vaccino costa 188,15 euro a dose, per un totale di 564,45 euro per le tre somministrazioni previste per ogni adolescente, per una spesa totale di € 157.773.370,65 annuali, che escono dalla casse dei contribuenti ed entrano direttamente in quelle delle 2 multinazionali farmaceutiche.
Queste cifre fanno capire la dimensione del business vaccinale e l’utilità di mantenere viva la paura dell’HPV nella popolazione.
Approfondimento: Il vaccino anti HPV
L'intervento è sempre necessario?
 E' altresì indubbio che i numerosi interventi effettuati spesso senza una reale necessità di trattamento, abbiano portato e stiano portando non pochi introiti nelle casse di ginecologi privati poco scrupolosi e molto avidi di guadagni.
E' altresì indubbio che i numerosi interventi effettuati spesso senza una reale necessità di trattamento, abbiano portato e stiano portando non pochi introiti nelle casse di ginecologi privati poco scrupolosi e molto avidi di guadagni.
Gli interventi chirurgici per l’asportazione dei condilomi infatti spesso vengono effettuate negli studi ginecologici privati. La visita varia dai 70 euro ai 250 e la semplice "bruciatura" delle lesioni ha un costo medio di 200 euro a seduta, ma ci sono testimonianze di donne alle quali sono stati chiesti anche 2500 euro per immotivati interventi in anestesia totale decantati falsamente come l'unica soluzione definitiva al problema.
Non sono poi da sottovalutare le complicanze post intervento, che dovrebbero far riflettere prima di accettare di essere sottoposte a trattamento demolitivo: infezioni, restringimenti cicatriziali, perdita dell'elasticità delle mucose, ipersensibilità delle mucose vulvari, dolore neuropatico genitale, vulvodinia, secchezza vaginale, dolore ai rapporti, maggior rischio di aborti e parti prematuri nelle gravidanze successive all'intervento. Le testimonianze riportate di seguito e alla fine di questo articolo sono solo la punta dell'iceberg dei danni subiti dalle donne trattate.
“Mi è stato riscontrato 2 volte l'hpv da un ginecologo che mi ha trattata con il laser. Una volta avevo 11 anni (...) ...il 2 trattamento con il laser l ho subito quando cominciai ad accusare disturbi di cistite e sempre lo stesso ginecologo mi disse che si era ripresentato lo stesso problema per questo bruciavo..
dopo qualche anno ho fatto una colposcopia e un altro medico specialista in malattie sessualmente trasmesse mi disse che secondo lui io non ho mai avuto l'hpv e con diplomazia mi ha fatto capire che sono stata ingannata (infatti l'ultimo laser l'ho pagato 350 euro) e che pero le conseguenze causate dal laser erano di assottigliamento dell epitelio.”
Drechsel 19 marzo 2009 (cistite.info)
"Sono anche finita sotto i ferri di un ginecologo con la propensione all'arte della macelleria che mi ha convinta di avere il papilloma virus, ha effettuato una biopsia senza anestesia, seguito poi da un intervento al laser, sempre senza anestesia, con la sua robusta infermiera dedita a tenermi le gambe bloccate perchè non scalciassi dai dolori, spacciatomi come unica soluzione ai miei mali.
Ovviamente non ha risolto nulla, anzi."
Shay 05 agosto 2010 (cistite.info)
Approfondimento: Trattamenti chirurgicici per le lesioni da HPV
Convenzioni per i soci
La questione recidive
 Altro fattore da tenere in considerazione sono le recidive post intervento. Queste avvengono per due motivi principali: le basse difese immunitarie del portatore e il fenomeno di Koebner. Questo fenomeno consiste nell'attivazione del virus latente da parte dello stesso trattamento. Il virus dell'HPV infatti resta innocuo finché resta latente nei nuclei delle cellule basali. Solo quando queste si rompono il virus esce, viene riconosciuto ed attaccato dal sistema immunitario e come risposta difensiva diventa aggressivo invadendo anche i tessuti vicini.
Altro fattore da tenere in considerazione sono le recidive post intervento. Queste avvengono per due motivi principali: le basse difese immunitarie del portatore e il fenomeno di Koebner. Questo fenomeno consiste nell'attivazione del virus latente da parte dello stesso trattamento. Il virus dell'HPV infatti resta innocuo finché resta latente nei nuclei delle cellule basali. Solo quando queste si rompono il virus esce, viene riconosciuto ed attaccato dal sistema immunitario e come risposta difensiva diventa aggressivo invadendo anche i tessuti vicini.
La biopsia ed i trattamenti possono quindi modificare una situazione di equilibrio precedente (che probabilmente sarebbe rimasta invariata per sempre) e favorire la crescita delle lesioni da HPV ...e dei bigliettoni presenti nel portafoglio del ginecologo che le ha trattate.
L'HPV è davvero così pericoloso?
In realtà l'HPV non è un virus così pericoloso come viene fatto percepire all'opinione pubblica. Nella maggiorparte dei casi infatti l'infezione guarisce spontaneamente, anche quando è in fase avanzata.
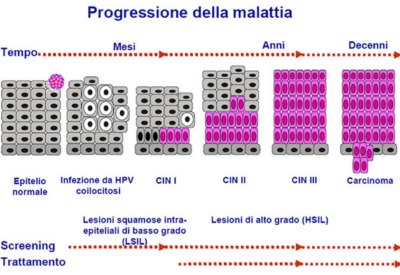
Il 60% delle lesioni al primo stadio (CIN1) guarisce, il 30% resta invariato e solo il 10% progredisce a CIN superiori.
La CIN2 regredisce nel 40% dei casi e progredisce nel 20% allo stadio successivo di CIN3.
Il 33% delle CIN3 regrediscono e solo il 12-22% si trasforma in carcinoma.
In definitiva solo l'1% di tutte le infezioni da HPV si trasforma in carcinoma.
Il carcinoma del corpo dell’utero è uno dei tumori femminili con la migliore prospettiva di sopravvivenza (75% di sopravvivenza relativa a 5 anni dalla diagnosi) per via della lentezza con la quale si sviluppa: possono volerci anche 7 anni perché una displasia si trasformi in carcinoma e questo a sua volta può impiegare dai 7 ai 12 anni per diventare invasivo (cioè dare metastasi e coinvolgere i linfonodi). Pertanto anche quando viene scoperto in fase di CIS (carcinoma in situ, cioè carcinoma che non ha invaso altri organi o linfonodi), l'intervento di asportazione del tumore garantisce la sopravvivenza della donna, a differenza di tumori più aggressivi. Per questo motivo nella classifica dei tumori responsabili di decesso il carcinoma della cervice si colloca solo al quinto posto, preceduto, in ordine di diffusione, da quelli alla mammella, al colon-retto, al polmone e allo stomaco.
E' bene quindi chiedersi quanto sia necessario il trattamento delle displasie meno evolute e quanto invece sia più utile e meno rischioso tenere regolarmente controllata la zona interessata da lesione da HPV limitando l'intervento solo ai casi di progressione verso il carcinoma, vista anche la sua lentissima crescita.
Testimonianze
"Settembre 2010: ho 23 anni e come ogni mese di settembre, da tre anni a questa parte, faccio il mio semplice pap-test annuale.
Dopo qualche giorno arriva la risposta: PRESENZA DI CELLULE DISPLASTICHE CON PRESENZA DI LESIONE SQUAMOSA INTRAEPITELIALE CIN1.
Dalla biopsia ...risulta che il tutto è stato causato un ceppo di HPV a basso rischio e consigliano di eliminare ASSOLUTAMENTE i condilomi con la DTC.
Ovviamente la DTC è stata eseguita privatamente (e, come dice Paola, meglio non pensare ai soldi che ho speso), il mio ginecologo ci aveva avvertite che era una cosa che si sarebbe potuta risolvere da se e che la DTC poteva essere anche effettuata in un secondo momento, laddove il mio organismo non fosse riuscito a guarirsi da solo, ma mia madre, memore della nonna, non ha voluto sentire ragione.
Ci sono voluti due minuti-tre minuti, dolore zero, ma in compenso un grande odore di carne bruciata. In effetti fa un pò impressione vedere del fumo che viene fuori dalla tua cocca e realizzare che sei tu quella che puzza di bruciato XD
Da quando l'ho fatta,non ho avuto un vero e proprio peggioramento nella frequenza e nell'intensità delle cistiti, piuttosto sono aumentati i miei fastidi serali, soprattutto nel periodo invernale. Mi sento come se qualcosa all'interno "tirasse" all'interno, nella parete tra il canale vaginale e l'uretra,accompagnata ad un senso di bruciore. Ho chiamato il mio ginecologo dopo aver scritto qui sul forum e averne parlato con voi e in effetti mi ha detto che la DTC può portare in persone più delicate ,ad un "irrigidimento" ,se così vogliamo chiamarlo, delle pareti vaginali.
Dopo avervi raccontato quello che è successo a me, il consiglio che posso darvi con tutto il cuore è di NON FARE subito la DTC in caso di un CIN 1!
Vedete come si evolve, tenetevi sotto controllo , ma non fate alla leggera una cos che potrebbe portarvi problemi futuri...
Io stessa probabilmente non l'avrei fatta se mia madre non avesse insistito così tanto,visto quanto è terrorizzata dal precedente che abbiamo in famiglia...e purtroppo io, nella mia ignoranza di allora, non ho saputo oppormi e controbattere."
Arshes 23/12/2012 (Cistite.info)
"mi viene scoperta la presenza di condilomi sul collo dell'utero....ero sotto schock!Il mio primo e unico ragazzo mi aveva combinato questo guaio.Faccio la biopsia,la tipizzazione e si scopre che sono positiva all'hpv 6/11,dicono che è il meno pericoloso esistente ma quell'idiota del ginecologo (anche se forse sono stata più idiota io a fidarmi) mi dice che sarebbe bene eliminare la parte tramite un piccolo intervento chiamato conizzazione che poi ho scoperto essere del tutto inutile per il mio tipo di problema ma all'epoca volevo sbrigarmi il prima possibile soprattutto senza che i miei genitori scoprissero tutto il casino dell'infezione sessuale ecc. A seguito della conizzazione nell'ambulatorio del ginecologo ci lascio quasi la pelle a causa di una bruttissima emorragia che mi rivede correre nel suo studio nel cuore della notte....ancora ricordo,sangue dappertutto e l'espressione terrorizzata del gine che non sapeva come arrestare l'emorragia... Cmq da allora la mia situazione peggiora,sempre più cistiti,sempre più infezioni vaginali quasi sempre da candida..Da allora la mia vita è stata un bombardamento di diflucan,triasporin,sporanox,creme,ovuli,pomate e tutti i tipi di antibiotico esistenti in commercio. Un altra bruciatura con il leep sul collo dell'utero per il ripresentarsi dei condilomi e sepolcrii da un ginecologo all'altro."
Greys 19 marzo 2011 (cistite.info)
"Risultato: LESIONE SQUAMOSA INTRAEPITELIALE DI BASSO LIVELLO (CIN 1 o L-SIL). (...)
Dalla colposcopia risultava una lesione al collo dell'utero e condilomatosi e livello vulvare (e le vedevo pure io!) e nel canale vaginale. Mi ha consigliato di togliere tutto con la DTC perché più efficace di altri metodi. (...)
Il post operatorio si è risolto meravigliosamente, ma, da maggio, dopo l'ultima operazione, guarda caso, dopo anni di benessere, le cisiti sono ritornate, con frequenza sempre più ravvicinata (ogni mese) ed inoltre sento la forchetta vaginale più sensibile, una leggera contrattura ed una sesazione generale di intorpidimento della vulva. Non è un quadro grave, ma io sono CONVINTA che tutto questo non ci sarebbe se non avessi fatto la DTC!
Non mi soffermo sui soldi spesi perché preferisco non ricordare...!!!
paola86 15 dicembre 2012 (cistite.info)
- Scritto da Rosanna Piancone
- - Cistite.info APS Onlus
ATTENZIONE! Cistite.info propone contenuti a solo scopo informativo e divulgativo. Spiegando le patologie uro-genitali in modo comprensibile a tutti, con attenzione e rigore, in accordo con le conoscenze attuali, validate e riconosciute ufficialmente.
Le informazioni riportate in questo sito in nessun caso vogliono e possono costituire la formulazione di una diagnosi medica o sostituire una visita specialistica. I consigli riportati sono il frutto di un costante confronto tra donne affette da patologie urogenitali, che in nessun caso vogliono e possono sostituire la prescrizione di un trattamento o il rapporto diretto con il proprio medico curante. Si raccomanda pertanto di chiedere il parere del proprio medico prima di mettere in pratica qualsiasi consiglio o indicazione riportata.